
Blog de metabolismo

La flexibilidad metabólica perdida: por qué cuesta tanto volver a quemar grasa, y por qué al principio parece que no funciona el cambio de estilo de vida.
Durante millones de años, el ser humano sobrevivió gracias a una capacidad fisiológica que nos donó la naturaleza: la flexibilidad metabólica.
Esta habilidad permite al organismo alternar con facilidad entre distintas fuentes de energía según la disponibilidad.
En presencia de alimentos, especialmente carbohidratos, el cuerpo utiliza glucosa. En ausencia de comida, durante el ayuno o el ejercicio prolongado, activa la oxidación de grasas y la producción de cetonas. Esta es la situación metabólica natural.
Sin embargo, en el entorno moderno esta capacidad se ha perdido.
Muchas personas pasan décadas en un estado metabólico dominado casi exclusivamente por la glucosa. Dietas altas en carbohidratos refinados, ingestas frecuentes, picos repetidos de insulina y escasos periodos de ayuno generan un contexto en el que el organismo rara vez necesita recurrir a la grasa almacenada como combustible principal. El resultado no es simplemente un hábito nutricional: es una reprogramación metabólica profunda.
Cuando el metabolismo se vuelve rígido.
El metabolismo humano es altamente adaptable. Precisamente por eso, cuando durante años la energía proviene mayoritariamente de la glucosa, el cuerpo optimiza sus sistemas para ese combustible. Paralelamente, reduce la eficiencia de las vías relacionadas con la oxidación de grasas.
Uno de los primeros cambios ocurre a nivel hormonal. La exposición crónica a niveles elevados de insulina favorece el desarrollo de resistencia a la insulina. Las células responden cada vez peor a esta señal, lo que dificulta la entrada de glucosa. Paradójicamente, aunque la glucosa ya no se maneje bien, la insulina sigue ejerciendo su potente efecto inhibidor sobre la lipólisis, es decir, el proceso mediante el cual liberamos grasa del tejido adiposo. O sea, no permite que se liberen grasas de los tejidos.
El organismo queda atrapado en una especie de limbo energético: la glucosa no funciona de forma óptima, pero la grasa tampoco se moviliza con facilidad.
La grasa: un combustible olvidado.
La insulina elevada durante largos periodos no solo afecta la captación de glucosa. También bloquea de manera persistente la liberación de ácidos grasos. Con el tiempo, el acceso a la grasa corporal como fuente de energía se vuelve menos eficiente. Es como si el cuerpo “desaprendiera” a utilizar su reserva energética más abundante.
A este fenómeno se suma la adaptación mitocondrial. Las mitocondrias —las centrales energéticas celulares— ajustan su maquinaria según la demanda. Si la oxidación de grasas es escasa durante años, disminuye la actividad de enzimas clave de la β-oxidación y del transporte de ácidos grasos hacia la mitocondria. En términos sencillos, la infraestructura para quemar grasa se infrautiliza y pierde rendimiento.
No se trata de una incapacidad irreversible, pero sí de una reducción funcional que explica por qué el cambio de combustible resulta tan difícil.
El malestar de la transición.
Cuando una persona que ha vivido décadas en dependencia glucolítica intenta reducir carbohidratos o prolongar el ayuno, suele aparecer una fase incómoda. El cuerpo entra en un vacío energético transitorio: los niveles de glucosa descienden, pero la oxidación de grasa aún no se ha activado plenamente, y la producción de cetonas es insuficiente.
Los síntomas son bien conocidos: fatiga, hambre intensa, irritabilidad, dificultad de concentración, sensación de debilidad o “niebla mental”. Con frecuencia se interpretan como falta de disciplina o señal de que “esa estrategia no funciona”, cuando en realidad reflejan una adaptación metabólica incompleta.
El organismo está reaprendiendo a acceder a un combustible que llevaba años sin utilizar de forma eficiente.
El cerebro también necesita adaptarse.
Aunque el cerebro puede funcionar perfectamente con cetonas, esta transición requiere ajustes bioquímicos. Aumenta la expresión de transportadores, cambian rutas metabólicas y se optimiza la capacidad hepática de producir cuerpos cetónicos. Hasta que estos mecanismos se consolidan, es común experimentar sensación de bajo rendimiento cognitivo.
No es un fallo del cerebro, sino un periodo de recalibración energética.
¿Cuánto tiempo tarda la recuperación?
No existe una única respuesta. La velocidad de adaptación depende de múltiples factores: edad, grado de resistencia a la insulina, salud mitocondrial, nivel de actividad física, calidad del sueño y estado metabólico previo.
Algunas personas recuperan eficiencia en pocos días. Otras necesitan semanas o incluso meses para restablecer plenamente su capacidad de oxidar grasas con comodidad.
Recuperar la flexibilidad metabólica.
La buena noticia es que el metabolismo sigue siendo plástico. Estrategias como el entrenamiento aeróbico, el ejercicio de fuerza, la reducción progresiva de carbohidratos refinados, los periodos de ayuno controlado y la mejora del sueño pueden restaurar gradualmente la sensibilidad a la insulina y la eficiencia mitocondrial.
Más que imponer cambios drásticos, suele ser más eficaz permitir que el organismo se adapte de forma progresiva.
Una conclusión esperanzadora.
La dificultad para “volver a quemar grasa” no es un defecto personal ni una debilidad metabólica misteriosa. Es, en gran medida, la consecuencia lógica de años —o décadas— de señalización hormonal, disponibilidad constante de glucosa y escaso estímulo para utilizar lípidos como combustible.
El cuerpo no está fallando. Está intentando recordar una capacidad que siempre tuvo.
Polimedicación en personas mayores: Cuando el tratamiento se convierte en el problema
La medicina moderna con la hiperespecialización, al tratar el cuerpo “por partes” ,ha traído un fenómeno cada vez más común: la polimedicación, es decir, tomar varios medicamentos a la vez. En muchos casos, puede convertirse en una fuente de problemas difíciles de detectar.
Lo más preocupante, no es solo la cantidad de fármacos, sino que sus efectos secundarios e interacciones a menudo se confunden con “achaques de la edad” o nuevas enfermedades.
¿Qué entendemos por polimedicación?
Generalmente se habla de polimedicación cuando una persona toma cinco o más medicamentos diarios. En adultos mayores con hipertensión, diabetes, problemas cardíacos, insomnio o dolor crónico, esto es muy frecuente.
El riesgo aparece cuando:
- Se acumulan efectos adversos
- Los fármacos interactúan entre sí
- Aparecen síntomas que se interpretan mal
- Se añaden más medicamentos para tratar esos síntomas
Esto último se conoce como cascada terapéutica.
¿Por qué los mayores son más sensibles a los medicamentos?
Con la edad : -Los riñones y el hígado eliminan peor los fármacos, por lo que pueden acumukarse dosis tóxicas.
- Cambia la proporción de grasa y agua corporal, lo que afecta a la distribución del fármaco en los tejidos.
- El cerebro es más sensible a depresores del sistema nervioso.
- Existe mayor fragilidad
Resultado: dosis “normales” pueden resultar excesivas y perjudiciales.
El gran problema: efectos secundarios que parecen enfermedades nuevas
Muchos síntomas provocados por medicamentos se diagnostican erróneamente como:
- Demencia
- Depresión
- Parkinson
- Vértigo
- Debilidad atribuida al envejecimiento
- Problemas digestivos crónicos
Fármacos más comenmente usados y sus reacciones adversas e interacciones más frecuentes
Digitálicos (Digoxina)
Usados en insuficiencia cardíaca y fibrilación auricular.
Efectos que se confunden con otras patologías:
- Náuseas → “gastroenteritis”
- Confusión → “empeoramiento cognitivo”
- Alteraciones visuales → “problema oftalmológico”
Interacciones relevantes:
- Diuréticos → bajan el potasio → mayor toxicidad
- Betabloqueantes → bradicardia
- Inhibidores de la bomba de protones (omeprazol) → alteraciones electrolíticas indirectas
Benzodiacepinas (ej Diazepam, Lorazepam)
Frecuentemente prescritos en insomnio y ansiedad.
Síntomas malinterpretados:
- Somnolencia → “fatiga por la edad”
- Caídas → “inestabilidad senil”
- Confusión → “demencia”
Interacciones peligrosas:
- Antipsicóticos / opioides (ej Tramadol) → sedación excesiva
- Antihipertensivos → hipotensión
Inhibidores de la bomba de protones (ej: Omeprazol)
Muchas veces cronificados sin necesidad clara.
Problemas que generan:
- Déficit de B12 → cansancio, deterioro cognitivo
- Hipomagnesemia → debilidad, arritmias
- Pérdida ósea → fracturas
Confusiones frecuentes:
- Debilidad muscular → “sarcopenia”
- Parestesias → “neuropatía”
Recordemos que aumenta los efectos y la toxicidad de la digital.
Antipsicóticos (ej Haloperidol)
A veces usados en demencia o trastornos conductuales.
Efectos que parecen enfermedades:
- Rigidez → “Parkinson”
- Lentitud → “deterioro neurológico”
- Somnolencia → “depresión”
Diuréticos (ej Furosemida, Aldactone)
Ampliamente utilizados.
Efectos confundidos con:
- Mareo, hipotensión → “problema vestibular”
- Debilidad → “envejecimiento”
- Confusión → “demencia”
Betabloqueantes (ej Emconcor)
Muy utilizados en cardiología (en el tratamiento de la hipertensión, arritmias...).
Síntomas que despistan:
- Fatiga → “depresión”
- Bradicardia → “problema cardíaco nuevo”
Interacciones frecuentes:
Uso en tratamientos para el asma como bromuro de ipatropio o agonistas beta como el,salbuarmol, que producen efectos contrarios a los betabloqueantes: taquicardia, hipertensión...
Estatinas
Efectos que suelen confundirse:
- Dolores musculares → “artrosis”
- Debilidad → “pérdida de fuerza por la edad”
- Calambres nocturnos → “problemas circulatorios”
- Fatiga → “depresión o anemia”
Señales de alerta que merecen revisar la medicación:
- Caídas recientes
- Confusión o somnolencia
- Debilidad inexplicable
- Mareos
- Dolores musculares persistentes
Conclusión
En personas mayores, no todo síntoma nuevo es una enfermedad nueva. A menudo, el origen está en los medicamentos.
La polimedicación puede salvar vidas, pero también deteriorar la calidad de vida si no se revisa con cuidado.
Se estima que un 30% de los ingresos hospitalarios de personas mayores se deben a la polimedicación.
Una labor muy importante del médico es desprescribir fármacos, esto es, conociendo la historia clínica del paciente, valorar qué fármacos son necesarios y cuales no, teniendo en cuenta la relación riesgo/beneficio y sustiuir siempre que sea posible, fármacos por cambios en el estilo de vida.

El error de confiar en la fuerza de voluntad para iniciar tu camino a la salud
Estar sano es duro. Estar enfermo es duro. La disciplina es dura. El arrepentimiento es duro.
La mayoría de las persona fallan en los cambios de estilo de vida, no por falta de determinación, sino porque se apoyan únicamente en la fuerza de voluntad.
La voluntad está sobrevalorada; se colapsa bajo estrés. La capacidad real es la de poder estructurar tu ambiente y tu alrededor, para poder evitar al máximo la voluntad. Este es el secreto del cambio de estilo de vida.
Aquí muestro un esquema de 6 pasos para dejar de pelearse con la realidad y elegir la lucha real.
1.- La apuesta lógica (Pascal). La asimetría de la privación.
Pascal argüía en el siglo 17 que la gente racional se apoyaba en Dios, porque el coste de creer es finito, pero el coste de equivocarse es infinito. Quizás no debas comprar esta versión religiosa por una buena cantidad de razones, pero la lógica se transfiere perfectamente al metabolismo.
Tienes dos opciones “duras” frente a ti:
· Opción dura A (apuesta activa): Levantar pesas, priorizar grasas y proteínas, comer comida real, dormir 8 horas, tomar el sol. Finita, un esfuerzo asumible.
· Opción dura B (apuesta pasiva): Diabetes, enfermedad cardiovascular, deterioro físico, deterioro cognitivo temprano. Catastrófico y con daños progresivos.
No estás “sacrificando” la diversión con la opción A. Estás pagando un pequeño coste inicial para evitar la ruina total. Inclina las probabilidades a tu favor.
2. La trampa (Paradoja de Sorites): la acumulación de lo “fácil”.
Elegimos el “difícil” equivocado por culpa de la paradoja de Sorites (la paradoja del montón). Quita un grano de arena de un montón: ¿sigue siendo un montón? Sí. Sigue quitando granos y, de repente, el montón desaparece.
Así funcionamos con la opción “fácil”: una bolsa de patatas fritas sabor sal y vinagre con una cerveza, un entrenamiento que te saltas. Aislados, parecen inofensivos.
Pero la biología sí acumula. Esos granos se van apilando hasta que toda la estructura colapsa en una enfermedad crónica. No hay un punto de inflexión dramático: solo una acumulación implacable.
Trata cada pequeña decisión como un voto por el tipo de “difícil” en el que quieres vivir.
3. El fallo (Acrasia): tu cerebro descuenta el futuro.
Tu cerebro está programado para la acrasia: sabes qué es lo mejor a largo plazo, pero haces justo lo contrario.
Hoy lo llamamos descuento hiperbólico. Sobrevalora enormemente el placer inmediato (dopamina, redes sociales, azúcar) y minimiza el dolor futuro.
Tu “yo del futuro” no está aquí para defenderse.
Tu yo presente traiciona a tu yo futuro. No confíes en sensaciones pasajeras: estás cambiando sufrimiento a largo plazo por comodidad momentánea.
4. La solución (Pacto de Ulises): fija el esfuerzo.
Sabiendo que la acrasia te hará ceder, no confíes en la fuerza de voluntad. Sé Ulises.
Él sabía que las sirenas lo destruirían, así que no intentó “aguantar”. Ordenó a su tripulación que lo ataran al mástil: precompromiso.
Crea tus propios pactos para que la opción fácil sea imposible:
Nada de comida basura en casa. No resistas la tentación: elimínala. (Las probabilidades de que deje intacto un paquete de galletas de chocolate son cero, por cierto).
Dinero en juego: paga por adelantado a un entrenador para que faltar duela en el bolsillo. Inscríbete y paga antes un evento exigente (mi opción favorita).
Haz que los malos hábitos salgan caros y que los buenos sean automáticos.
5. La preparación (Estoicismo): espera la fricción.
Los planes mueren al primer contacto con la realidad. Lluvia, estrés, viajes, mal descanso… la fricción aparece y, si no estás preparado, te rindes.
Los estoicos practicaban la premeditatio malorum: la premeditación de los males. No imagines un éxito perfecto. Imagina los obstáculos.
Pregúntate: “¿Qué va a hacer que hoy sea difícil?” y deja preparada la respuesta.
Cuando llega la fricción, no fracasas: ejecutas el plan. Tú elegiste este “difícil”. Ahora hazte cargo.
Estoicismo para corredores. Correr es simple: solo hay que poner un pie delante del otro…
6. La identidad (Existencialismo): la acción define la esencia.
Deja de esperar a “sentirte” una persona sana, un atleta o alguien de alto rendimiento.
Sartre lo dejó claro: la existencia precede a la esencia. No naces con una naturaleza fija. Te conviertes en quien eres a través de tus acciones.
No necesitas motivación para correr. Corres, y eso te define como alguien que corre.
La identidad sigue al comportamiento, no al revés. Repite la acción difícil suficientes veces y te convertirás en la persona que prospera bajo presión.
Conclusión
La vida reparte dolor de cualquier manera. Elige el dolor de la disciplina antes que el dolor del arrepentimiento.
Abandona el mito de la fuerza de voluntad. Usa la lógica, el precompromiso y domina el arte de preparar el entorno para diseñar la verdadera lucha.
Elige tu “difícil”.
La lucha es el camino.
Traducción libre del artículo del Prof. Grant Schofield: "Choose your hard: A philosophical guide to get the shit done"

La parálisis del sueño
Me consulta Ángel una cuestión que le ha pasado siempre a él y ahora también a su hijo.
Me dice, que en ocasiones le ha pasado cuando estaba durmiendo, despertarse y no poder moverse. Ver luz, oír sonidos, pero no poder hablar ni mover un músculo.
Que esta sensación se podía extender durante un buen rato y, repentinamente, con una sacudida, podía moverse.
Carmen, su mujer, me comenta que ella ha leído que es que el cerebro se despierta antes que el cuerpo y el cuerpo no responde todavía.
En realidad, se trata de un cuadro conocido como “parálisis del sueño”, y que está extensamente descrito en la bibliografía.
Te sientes despierto o medio despierto (la palabra clave es “sientes”), no puedes moverte ni hablar, puede acompañarse de miedo, angustia e incluso alucinaciones visuales o auditivas.
Pero tranquilo, Ángel, no es peligroso.
En realidad, no estás despierto. Al menos, no del todo.
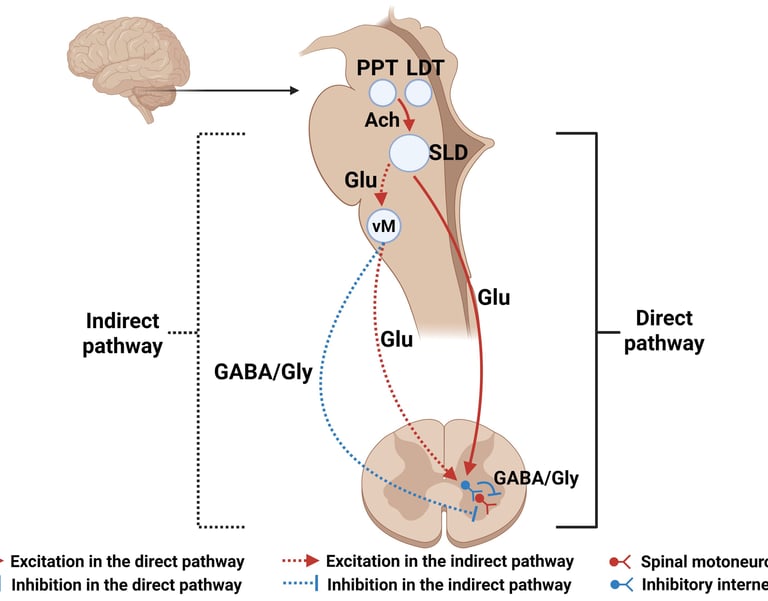
La parálisis del sueño es un estado híbrido de conciencia, se encuentra entre el sueño REM profundo y el despertar completo.
Tiene marcadores de vigila (despertar), como la conciencia del entorno, y poder formar memoria del episodio (acordarte luego). Pero también tiene características del sueño REM, como la atonía muscular, la activación de sistemas oníricos y las alucinaciones.
Esto ha llevado a describir a este síndrome como una intrusión del sueño REM en la vigilia.
Los que deseéis conocer los mecanismos fisiopatológicos de este cuadro: durante el sueño REM, el tronco de encéfalo inhibe activamente las motoneuronas espínales mediante neurotransmisores inhibitorios (sobre todo GABA y glicina).
En la parálisis del sueño, la corteza cerebral despierta, pero la inhibición motora REM no se ha desactivado.
Y así es como vamos aprendiendo juntos con las preguntas de mi querido amigo Ángel, que tiene a bien invitarme todos los días a mi café americano en su bar.
La maldición del efecto NOCEBO
Creo que todos conocemos lo que es el efecto PLACEBO.
En medicina, se llama así a los efectos físicos y terapéuticos que se producen al dar un fármaco, que en realidad no tiene ningún principio activo en su interior.
Esto tiene una clara explicación neurofisiológica y neurobiológica, pero también sabemos la extraordinaria importancia de nuestra mente, estado de ánimo y espíritu, en el devenir y recuperación de enfermedades.
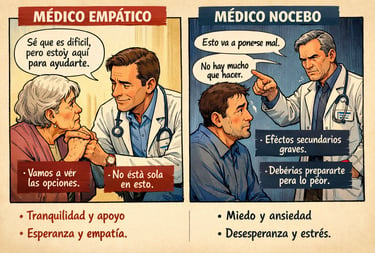
El efecto NOCEBO es el “lado oscuro” del placebo. Ocurre cuando las expectativas negativas del paciente (miedo, desconfianza, desesperanza) empeoran síntomas reales, incluso aunque el tratamiento sea correcto o neutro.
Esto nos lleva a la importancia del médico en su relación con el paciente.
Muchos pacientes (especialmente los mayores), ven al médico como una figura paternal, un sabio, un árbol al que agarrarse. Y en ocasiones, estas sensaciones generan una dependencia de los profesionales de salud.
Pero los médicos somos personas humanas con nuestros propios problemas, frustraciones y demonios.
La falta de empatía del médico hacia el paciente, un lenguaje brusco o cortante, puede ser el disparador de graves consecuencias.
La forma de comunicar es tan importante como lo que se comunica. Un profesional poco empático puede provocar nocebo de varias maneras:
· Lenguaje alarmista o fatalista (“le quedan 6 meses de vida”, “esto va a ir a peor”, “no hay mucho que hacer”)
· Falta de calidez emocional (tono frío, prisa, no mirar al paciente).
· Comunicar riesgos sin contexto, enfatizando efectos adversos sin equilibrio.
· No validar emociones (“no es para tanto”, “eso es normal”).
Todo esto puede aumentar:
· Ansiedad y estrés
· Percepción del dolor
· Efectos secundarios
· Menor adherencia al tratamiento
· Peores resultados clínicos medibles
Todo esto no es teoría, está demostrado. Hay evidencia sólida en psicología clínica y medicina que muestra que la expectativa negativa activa respuestas neurobiológicas reales (cortisol, activación del sistema del dolor, adrenalina, etc.). El cuerpo RESPONDE de verdad, no es todo psicológico.
Dar un diagnóstico grave no es el problema. El problema es cómo se da.
Un médico puede dar a un paciente un diagnóstico terrible, y, aun así:
· Ser honesto
· Mostrar empatía (mirar al paciente, tocarle, consolarle)
· Transmitir acompañamiento (“estaré contigo a lo largo del proceso”)
· Mantener esperanza realista (“el futuro no está escrito”, “tú no eres una estadística)
Esto reduce muchísimo el nocebo, e incluso puede generar u efecto placebo beneficioso.
La comunicación clínica es parte del tratamiento, no un detalle secundario.

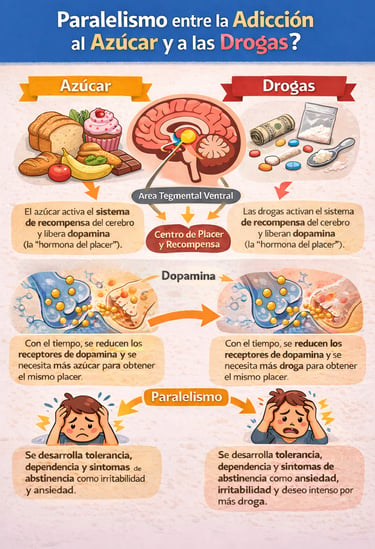
La Adicción a los Azúcares
¿Tienes ansiedad que se calma al comer, especialmente algo dulce?
¿Te sientes ansioso o irritable cuando tienes hambre?
¿Tienes ganas de picar continuamente y si no lo haces te sientes ansioso?
Si alguna de las respuestas es afirmativa, siento decirte que tienes adicción a los azúcares.
En primer lugar vamos a aclarar que son azúcares. Azúcares no es solo lo dulce, sino TODOS LOS HIDRATOS DE CARBONO. Eso incluye la bollería, el pan, la pasta, las patatas, la fruta... Si bien, es cierto que cuanto más simples sean los azúcares, más rápida será su absorción y por tanto, mayor su potencial adictivo. Pero los azúcares complejos también producen adicción. Por ejemplo, el almidón es la forma en que los vegetales almacenan glucosa (en las patatas, legumbres, cereales...), pues ya en la boca se hidroliza en moléculas de glucosa por la acción de la amilasa salivar y ya se empieza a absorber. Por eso el pan tiene un sabor dulzón en la boca y es tan adictivo (sobre todo en los niños pequeños y personas mayores que están “rumiando” el pan).
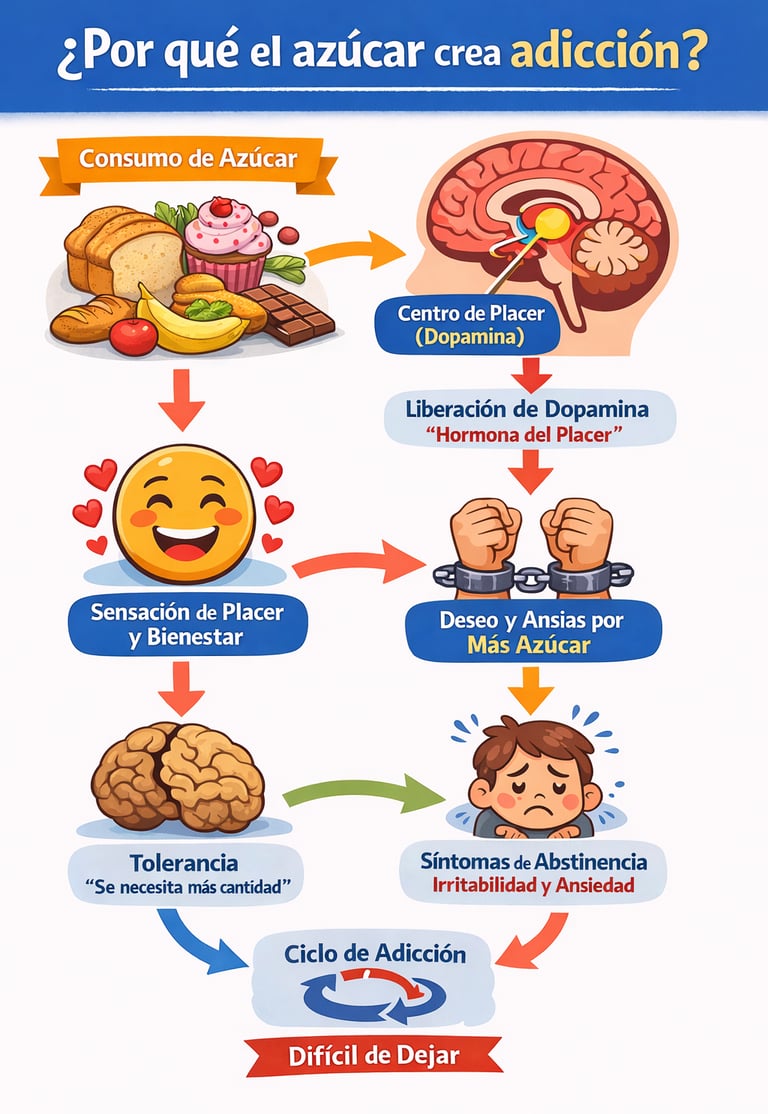
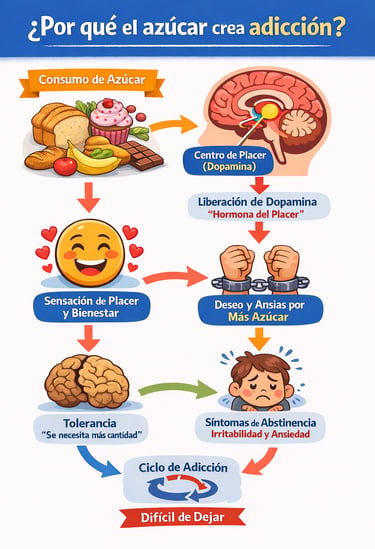
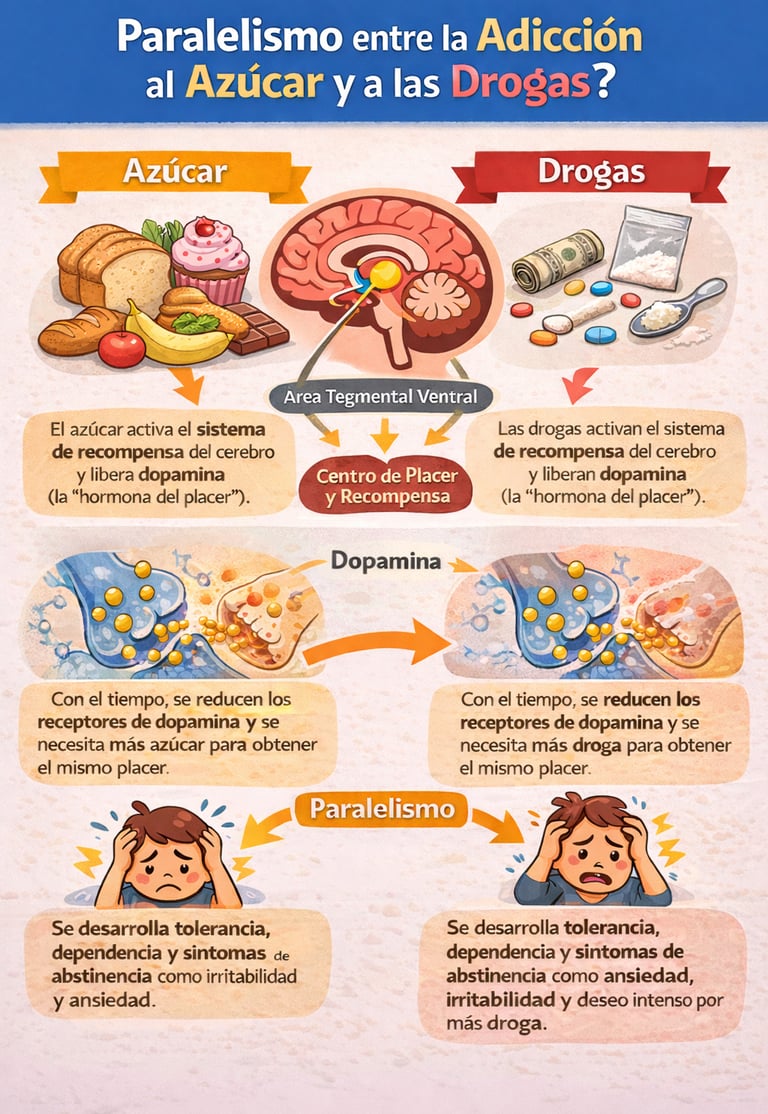
Cuando consumimos azúcares, se desencadena una respuesta de recompensa en el cerebro, al liberar dopamina y opioides endógenos, Estos neurotransmisores son sustancias químicas que nos hacen sentir bien, nos producen sensación de placer y tranquilidad.
Esta sensación nos hace querer consumir más azúcares al poco tiempo. Eso se llama dependencia.
Con el tiempo, nuestro cerebro se acostumbra a esa liberación de neurotransmisores y necesitaremos consumir más azúcar para obtener la misma respuesta, la misma sensación de placer, eso se llama tolerancia.
Si tienes adicción a los azúcares y no los consumes cuando tu cuerpo te lo “pide”, se liberarán hormonas del estrés: adrenalina y cortisol; lo cual producirá sensación de nerviosismo, irritabilidad e incluso agresividad y dolor de cabeza. Un síndrome de abstinencia (un “mono” de toda la vida), en toda regla. El mismo que se produce en algunas personas cuando inician una dieta cetogénica y que se conoce como gripe o flu cetogénico.
Como veis, el mecanismo por el cual los azúcares producen adicción es el mismo que el de las drogas como la heroína. Seguro que a vuestros hijos no le administraríais una droga, sin embargo, la alimentación de muchos niños está plagada de comida ultraprocesada con elevada cantidad de azúcares (cereales industriales, galletas, bollería en general) y en muchos casos además con grasas hidrogendas o grasas trans, lo cual los hace mucho más adictivos y nocivos.
Impactante, ¿Verdad?
Pues sí, los azúcares son una droga más adictiva que la cocaína.
Para saber más:





Comentario de mis análisis
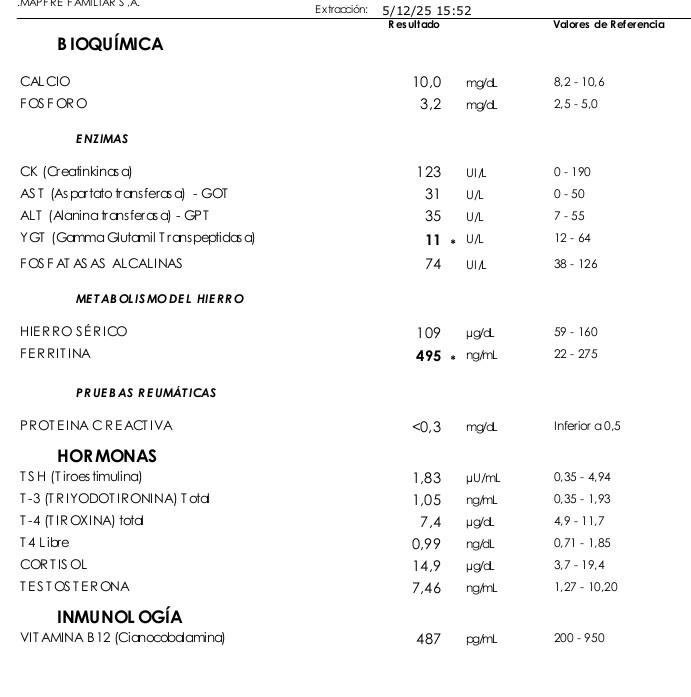
Permitidme que exponga públicamente los resultados de mis análisis recientes.
No incluyo la hematología porque es completamente normal y carece de interés. Es en la bioquímica donde me quiero centrar.
Muchos ya sabéis que soy carnívoro estricto desde hace 6 meses, y previamente fuí ketóvoro (entre cetogénico y carnívoro) durante 2 años más o menos.
Desde hace 6 meses mi dieta se basa únicamente en grasas animales y grandes cantidades de colesterol, con cero carbohidratos.
Podéis comprobar que mi colesterol total es de 222, muy cerca de los 200 que se considera "normal" (aunque esto es una falacia, cada uno tenemos el colesterol que necesitamos, ya se encarga el hígado de fabricarlo). Esto demuestra, que no tiene nada que ver el colesterol que comemos con el colesterol en sangre. La hormona "colestina" regula la ingesta de colesterol y hace que el hígado produzca más o menos según nuestras necesidades.
El colesterol HDL en varones debe estar por encima de 40 (50 en mujeres). Lo tengo en 101.
El colesterol LDL no me importa. No me importaría si lo tuviera en 300, es el que necesito para transportar a todo el organismo por el torrente sanguíneo las grasas que utilizo como combustible en la inmensa mayoría de mi cuerpo.
Sí me importan los triglicéridos, que es la expresión de la acumulación en forma de grasas del exceso de carbohidratos que consumimos. Los tengo muy bajos (44). Mi índice de resistencia a la insulina es de 0,43 (el cociente entre triglicéridos y HDL, que debería ser inferiori a 1,5).
Podéis comprobar que mi glucemia en ayunas es de 91. ¡Pero si no como azúcar de ningún tipo! Mi hígado se encarga deproducir la glucosa que necesito para los glóbulos rojos (no tienen mitocondrias y viven de la fermentación de la glucosa), un pequeño grupo de células cerebrales y de la retina, y poco más. Se llama neoglucogénesis y el hígado transforma las grasas en glucosa, cuando es necesario.
¡Ajá, estás inflamado, Jose, tienes una ferritina muy elevada!
Lamentablemente, aunque algunos lo desearan, no es el caso.
Para empezar, el resto de marcadores inflamatorios son normales (VSG, proteína C reactiva), y además a una elevación de un valor aislado no le daría nunca demasiada importancia. El comer mucha carne roja, con alto contenido en hierro Heme, es lo que tiene, que tengo muy buenos depósitos de hierro.
Es curioso que una de las enzimas hepáticas (que marcan la inflamación hepática) este por debajo de lo normal. No lo había visto nunca, y me resulta divertido.
Respecto a la vitamina D estoy en el rango que debería considerarse normal (50-100), con 55,9 ng/ml. Tomo el sol una hora al día y los días nublados prolongados me suplemento ccon vitamina D3+K2.
Este es el informe de mis propios análisis, esperando que os sea de utilidad.
Resistencia cerebral a la insulina
Al igual que los tejidos periféricos, el cerebro también puede sufrir resistencia a la insulina. Cuando la insulina está elevada de forma crónica, las células dejan de expresar receptores a la insulina en la membrana. Por ello, la glucosa no puede entrar en las células, ya que para que eso ocurra la insulina debe unirse a su receptor en la membrana, lo cual produce la apertura de los canales de glucosa.
¿Y por que se eleva de forma crónica a la insulina? por una dieta alta en hidratos de carbono.
La resistencia cerebral a la insulina hace que las neuronas no obtengan elementos para generar energía eficientemente, ya que no pueden utilizar la glucosa. Ello aumenta la apoptosis neuronal (muerte celular) y reduce la liberación de factor neurotrófico cerebral. También produce una disminución en la conexiones neuronales, el crecimiento de elementos neuronales y alteraciones en la liberación de neurotransmisores. Todo ello conduce a un deterioro de las funciones cognitivas, lo cual se relaciona con problemas de memoria y aprendizaje y a la larga puede conducir a enfermedades neurodegenerativas, como el Alzheimer o el Parkinson y a enfermedades mentales como depresión, trastorno bipolar, trastorno obsesivo compulsivo e incluso esquizofrenia.
La insulina juega un papel importante en la sensación de saciedad, la resistencia cerebral a la insulina alteraría las señales de saciedad. Hay que destacar que la resistencia cerebral a la insulina se produce antes de que ocurra en los tejidos periféricos, como el músculo o el hígado, de este modo la resistencia cerebral a la insulina contribuye a la obesidad, el síndrome metabólico y la diabetes.
Un hecho muy importante es que actualmente muchos niños desarrollan resistencia cerebral a la insulina, debido a la introducción de azúcares en a su dieta desde muy temprana edad (leches de fórmula, papillas, potitos…). El deficiente metabolismo cerebral derivado de la resistencia a la insulina es especialmente grave en un cerebro en desarrollo. Ello puede conducir a problemas cognitivos y de conducta, niños que son etiquetados como autistas, hiperactivos, de especiales capacidades… e incluso epilepsia o trastornos psiquiátricos como la depresión, anorexia nerviosa e incluso esquizofrenia.
Los prestigiosos neuropsiquiatras Christopher Palmer (autor de Energía Cerebral) o Georgia Ede (autora de Change your mind, Change your body) están tratando con éxito desde hace décadas patología psiquiátrica grave y refractaria al tratamiento convencional, con dieta cetogénica. Para más información podéis consultar sus respectivas páginas web y también metabolicmind.org

¿Puede ser la resistencia a la insulina la causa de la fibromialgia?
Conocemos de forma empírica, que una dieta muy baja en carbohidratos puede curar los síntomas de fibromialgia, y hemos tratado algún paciente con éxito (ver el testimonio de Raquel en la sección de “Testimonios”).
En el año 2021 se publicó un artículo que relacionaba claramente los niveles de hemoglobina glicosilada (HbA1c), un marcador de resistencia a la insulina/prediabetes y diabetes de tipo II.
El tratamiento con metformina (un antidiabético oral), mejoró muy significativamente los dolores de los pacientes.
Este estudio se preparó para prepublicación y fue RETRACTADO por la revista médica, con unas excusas mas bien nada convincentes, con lo que el estudio no pudo ver la luz.
Verdaderamente, el negocio de los analgésicos, opiáceos, antidepresivos, y sedantes que mueven estos pacientes (mayoritariamente mujeres), hacen vislumbrar, para sorpresa de nadie, una inferencia en la industria farmacéutica (que al final, es la dueña de las publicaciones), para evitar que una terapia barata, y un simple cambio de estilo de vida termine con su negocio.
Sin embargo, sabemos la alteración mitocondrial que produce la resistencia a la insulina, y que claramente podría ser el origen de los dolores miofasciales y articulares de estos pacientes.
Un estado de cetosis terapéutico y terapia metabólica podría mejorar drásticamente la calidad de vida de estos pacientes.
Nosotros ya lo hemos comprobado.
Y creemos que no cuesta nada intentar guiarse por terapias nutricionales y ayunos intermitentes y prolongados para mejorar la energía mitocondrial, y dejar de depender de medicaciones crónicas con efectos adversos muy dañinos.
Estamos a vuestra disposición.

Como la ingesta elevada de fructosa puede conducir a un hígado graso.
Hace solo unas décadas, el hígado graso (o esteatosis hepática), se consideraba uno de los primeros estadios de la cirrosis hepática. Su causa era el alcohol, y se consideraba una fase reversible todavía.
Existen tres fases de esteatosis: Inicial (I), establecida (II) y avanzada (III), desde el punto de vista ecográfico. La fase IV ya sería la cirrosis hepática.
En las últimas décadas ha aparecido el concepto de esteatosis hepática no alcohólica, y se ha empezado a ver un alarmante porcentaje de la población con esta enfermedad.
Nada menos que un 25% de la población general en España, según la Fundación Española del Aparato Digestivo, padece de hígado graso. Pero seguramente la incidencia es muy superior.
Y muchas veces, no se diagnostica hasta que no hay una elevación evidente de las enzimas hepáticas en los análisis, y ya está la enfermedad en un estadio II.
Lo que parece evidente, es la relación de esta condición con el consumo elevado de fructosa.
Una de las fuentes más importantes de fructosa es el jarabe de maíz alto en fructosa, un sustituto muy económico del azúcar que se introdujo en los años ’70, y que se utiliza ampliamente hoy en una gran cantidad de alimentos procesados y ultraprocesados.
No solo esta es la causa.
Las frutas actuales están modificadas genéticamente, con mayor contenido en fructosa para que sean más apetecibles y dulces. Su consumo habitual, en cantidad, en ayunas o entre horas, genera una carga de fructosa.
Existe una causa de hígado graso dependiente de la insulina: la dieta basada en el consumo elevado de carbohidratos.
Cuando los depósitos de grasa en las células adiposas del tejido subcutáneo y de la cavidad abdominal llegan a un punto, se comienza a almacenar la grasa de la glucosa sobrante en el hígado, páncreas y músculos. Este efecto es dependiente de la insulina.
Pero la fructosa se metaboliza principalmente en el hígado, de forma independiente de la insulina. El hígado la convierte en otros productos, precursores para la síntesis de grasas.
Una ingesta excesiva de fructosa puede saturar la capacidad del hígado para procesarla, y el exceso de estos metabolitos se convierte en grasa que se acumula directamente en el hígado.
Esta es la causa, de que muchas personas con hígado graso no alcohólico no estén necesariamente obesas.
Así, que tened mucha precaución con productos alimentarios que contengan estos edulcorantes con alto contenido en fructosa, y del consumo excesivo de frutas con alto nivel glucémico.
Y recordad, que es una fase reversible de la enfermedad, y que un cambio radical de estilo de vida es capaz de revertir esta condición y volver a un hígado normal y funcionante.
El síndrome metabólico
El síndrome metabólico (también referido como síndrome X antiguamente), es una serie de signos que producen un aumento conocido del riesgo de padecer arteriosclerosis, enfermedad cardiovascular, ictus, hipertensión o diabetes. Ahora también sabemos que está altamente relacionado con el hipotiroidismo.
El síndrome metabólico, también aumenta el riesgo de varios tipos de cáncer.
Y no debo dejar de mencionar la clara relación de este síndrome con la enfermedad de Alzheimer.
Para establecer su diagnóstico, es necesaria la presencia de al menos 3 de los 5 signos que indicaremos.
Esto no quiere decir, que porque sólo tengamos 2 no estemos en fase de desarrollarlo, y siempre habrá que valorarlo con un estudio metabólico de una analítica completa.
Para su diagnóstico, como he dicho, se requiere la presencia de al menos 3 de los siguientes signos:
· Una circunferencia abdominal de más de 100 cm en varones y más de 89 cm en mujeres.
· Unos niveles de triglicéridos de 150 mg/dL o superiores.
· Unos niveles de lipoproteína HDL inferiores a 40 mg/dL en varones y a 50 mg/dL en mujeres.
· Una glucosa en ayunas de 100 mg/dL o superior.
· Hipertensión.
Los pacientes con síndrome metabólico tienen el doble de probabilidad de tener una enfermedad arteriosclerótica cardiovascular, un 20% más de tener un hipotiroidismo subclínico, o 5 veces más probabilidad de padecer una diabetes de tipo II.
Este síndrome está claramente en relación con la resistencia a la insulina, y ambos se superponen.
El componente principal del síndrome metabólico es la obesidad central o troncular, causa y consecuencia de resistencia a la insulina, que conducen a la hipertensión y dislipemia.
En España, según los datos oficiales, afecta a más de 30% de la población adulta. En niños, podría estar alrededor del 10% de la población general y del 30% de los niños obesos.
La causa principal del síndrome metabólico es ambiental: alimentación, sedentarismo y toxicidad.
El acúmulo de grasa intraabdominal libera citoquinas proinflamatorias como el factor de necrosis tumoral (TNF), leptina, adiponectina, inhibidor del activador del plasminógeno, y resistina.
Corrigiendo los factores ambientales, se pueden revertir las consecuencias como hipertensión o diabetes, incluso hipotiroidismo. Para ello, es necesaria la complicidad y predisposición del paciente, dejando hábitos tóxicos, iniciando una alimentación baja en carbohidratos e iniciando la práctica de rutinas de ejercicio de fuerza.
Un seguimiento médico de estos cambios, puede ser crucial para mantener la disposición, persistir en los cambios, y corregir hábitos que (en la mayor parte sin saberlo) les impiden mejorar su estado metabólico.
Función tiroidea: resistencia a la insulina y visión integrativa
Tanto el hipo como el hipertiroidismo producen resistencia a la insulina.
El hipotiroidismo produce resistencia a la insulina en el músculo y el tejido adiposo lo cual producirá cansancio, debilidad y acumulación de grasas en el tejido adiposo, traduciéndose en sobrepeso.
Sin embargo, el hipertiroidismo produce resistencia hepática a la insulina, lo que es más grave.
Esta resistencia impide que el hígado no puede utilizar la glucosa , y empezará a fabricar triglicéridos, lo que conducirá a un hígado graso (esteatosis hepática no alcohólica) y a un aumento de los triglicéridos en sangre.
Además, en el hipertiroidismo aumenta la absorción intestinal de glucosa, agravando el cuadro, ya que se producen más triglicéridos y también puede haber hiperglucemia.
En ambos casos suele haber una hiperinsulinemia basal.
Es más grave el hipertiroidismo que el hipotiroidismo, ya que el hipertiroidismo, aumenta el metabolismo y puede producir arritmias cardíacas graves, crisis hipertensivas y aumenta el consumo de oxígeno por el corazón y la secreción de catecolaminas, con el riesgo de eventos cardíacos graves.
Los pacientes tratados con hormona tiroidea sintética (la inmensa mayoría), han de tener estrictamente regulada la dosis de la misma para no estar hipertiroideos.
Otro factor a tener en cuenta es que muchos pacientes tienen una baja tasa de conversión de T4 a T3, en muchos casos debido a una resistencia a la insulina.
Si en las analíticas solo determinan la TSH o la TSH y la T4, jamás podrán saber si la función tiroidea está correctamente regulada y además corren el riesgo de una sobredosificación de levotiroxina sintética.
En patología tiroidea, es necesario hacer una valoración metabólica y clínica completa del paciente, que nos indique las causas raíces tanto de su alteración de la función tiroidea como de una posible autoimunidad que puede ser el inicio de la enfermedad.
Sin este conocimiento, y un tratamiento adecuado, tratar el hipotiroidismo con sustitución hormonal, no solo no cura la enfermedad, sino que atrofia el tiroides poco a poco, al no estimular su funcionamiento. Con lo que la recuperación posterior puede ser muy larga o no completa.
https://journals.viamedica.pl/endokrynologia_polska/article/view/EP.2014.0010/32244

El síndrome del "pedo atravesao"
Existe un problema digestivo que suele pasar desapercibido para una gran cantidad de médicos, y que puede incluso llevar a tratamientos crónicos inadecuados y que pueden empeorar la enfermedad.
Se trata de lo que me gusta llamar (porque lo empecé a ver en niños) el síndrome del “pedo atravesao”, y que veo con gran frecuencia en mi consulta de ecografía.
Es una distensión aérea abdominal, fundamentalmente del colon, debida a una serie de circunstancias que detallaré más adelante, y que puede producir síntomas de dolores abdominales, otros similares a dolor en hígado o vesícula biliar, o dolores similares a una afectación gástrica. En algunas ocasiones se asocia a estreñimiento que, al ser crónico, no suele relatarse en la entrevista.
Estos dolores abdominales de “causa incierta” llevan a la realización pruebas diagnósticas como ecografía o TAC, e incluso algunas más invasivas como gastroscopias. Y muchas veces, no se llega a identificar la causa.
Desgraciadamente, se intentan terapias como antiácidos, antibióticos, e incluso pueden llevar a cirugías innecesarias.
Algunos clasificarán a estos pacientes como SIBO, e iniciarán tratamientos caros con antibióticos, probióticos y prebióticos que, lejos de mejora su condición, pueden cronificarla y agravarla.
Y al final, es una marcada distensión determinada fundamentalmente por dos factores:
- Un elevado consumo de fibra indigerible, que lleva a
- Una disbiosis intestinal
La fibra obstruye el tránsito intestinal, generando una alteración del ritmo normal, y a veces, seudo obstrucciones.
Esta fibra es utilizada por determinadas cepas bacterianas para generar gas, que desplazan a las cepas habituales (una disbiosis, más que un Sindrome de sobrecrecimento baceriano).
Cuando interrogamos de forma dirigida a los pacientes, descubrimos el consumo de fibra en forma de avena o granos, verduras altas en fibra o frutas en abundancia. O productos “saludables” como muesli, copos de maíz, etc.
Un simple cambio de dieta, evitando los productos con fibra, puede revertir el pocos días unas molestias de meses, o incluso años (hay personas que se acostumbran a esas molestias y las consideran como normales).

Por qué las grasas que comemos no suben ningún tipo de "colesterol".
Vamos a ver el viaje de las grasas, desde que nos comemos esa loncha de jamón serrano.
El estómago se encargará de separar las proteínas de las grasas del jamón. Cada uno seguirá un camino diferente.
Las grasas, sin sales biliares, seguirían su camino por todo el tubo digestivo, y saldrían como una esteatorrea. No describo este término, buscadlo en internet, pero no es agradable,
Así que lo primero que hacen es unirse a esas sales biliares (que, por cierto, son una forma de colesterol producido por el hígado y conducido a la vesícula biliar), y ya se pueden absorber a través de la pared intestinal.
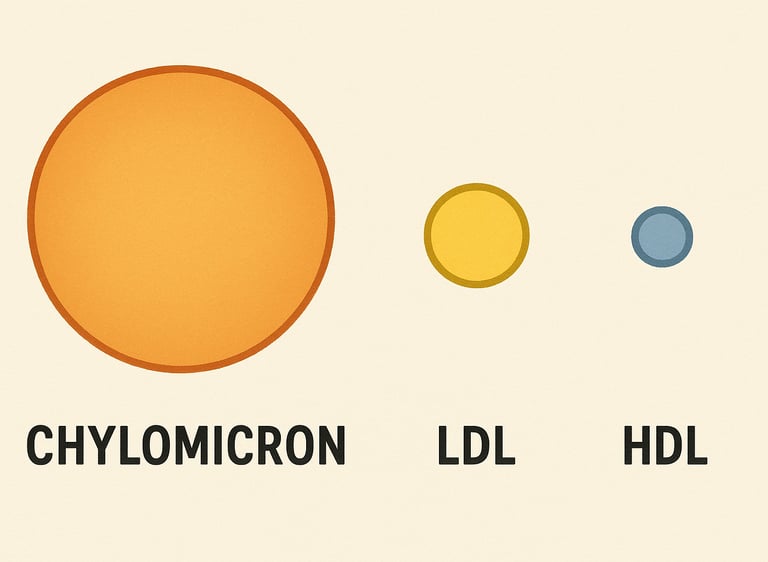
Para absorberse, se empaquetan en una lipoproteína muy grande llamada Quilomicrón. Cuando este autobús se llena de grasas, pasa a los vasos linfáticos intestinales, y va ascendiendo por el vaso linfático más grande del cuerpo llamado conducto torácico. El conducto torácico desemboca en la vena subclavia izquierda (detrás de la clavícula izquierda), y lo quilomicrones pasan a la sangre venosa para distribuirse por todo el organismo.
Como veis, hasta ahora las grasas que hemos comido no han pasado por el hígado para nada (pero las estatinas actúan disminuyendo la síntesis de “colesterol” en el hígado), pasan al torrente sanguíneo.
Conforme estos quilomicrones van “chocando” contra las células del cuerpo, éstas le van arrancado las grasas que necesitan poco a poco. Y el quilomicrón gradualmente se reduce de tamaño.
Por cierto, estas células que le van quitando grasas, son las células adiposas, que acumulan estas grasas como triglicéridos.
Finalmente tendrá un tamaño muy pequeño, momento en que se llaman “remanentes de quilomicrón”, que vuelven al hígado para que pueda aprovechar los restos de componentes que le quedan.
En resumen, solo un pequeño porcentaje de las grasas que comemos, pasan al hígado. La inmensa mayoría de estas grasas viajan directamente desde el intestino al tejido graso, donde esas grasas se almacenan como triglicéridos.
Este es el destino de todas las grasas: saturadas, insaturadas, poliinsaturadas.
Creo que queda claro que las grasas que comemos no tienen nada que ver con los niveles de LDL. Nada que ver en su absorción, transporte ni almacenamiento.
Comer grasas nunca alterará nuestros niveles de LDL.
Extracto de “The Clot Thickens” del Dr. Malcolm Kendrick.



Un caso que cambió la visión de la psiquiatría del Dr. Palmer
En el año 2016, cambió la visión de la psquiatría del Dr. Christopher Palmer, cuando ayudó a uno de sus pacientes a perder peso.
El paciente era Tom, un chico de 33 años con un desorden esquizo-afectivo, una mezcla entre esquizofrenia y enfermedad bipolar. Había sufrido alucinaciones, delirios, y angustia mental cada día de su vida en los últimos 13 años. Estaba atormentado por su enfermedad. Había probado todos los medicamentos existentes, y ninguno había funcionado. Es más, le habían hecho ganar mucho peso.
El Dr Palmer pensó, que quizás, perdiendo peso mejoraría su autoestima. Decidieron intentar una dieta cetogénica.
En unas semanas, no solo había perdido peso, sino que Chris empezó a notar cambios dramáticos en sus síntomas psiquiátricos. Estaba menos deprimido y menos sedado. Comenzaba a esteblecer contacto visual, y cuando lo hacía, su mirada tenía algo que antes no había. En dos meses, empezaron a revertir sus alucinaciones, y empezó a considerar que sus ideas paranoides quizás estaban solo en su cabeza.
Tom perdió unos 75Kg, salió de casa de sus padres y había completado un programa de acreditación. Era incluso capaz de hablñar en público frente a una audiencia.
Todo esto explotó la cabeza del Dr Palmer, que inició un maravilloso camino de investigación sobre metabolismo cerebral, y salud mitocondrial, y empezó a aplicar tratamientos dietéticos y metabólicos a todo tipo de enfermedaes psiquiátricas, con un gran éxito.
Y terminó en un espléndido libro que en español se titula "Energía Cerebral" y que recomiendo a todos los que quieran profundizar sobre los efectos de las terapias metabólicas en enfermedades psiquiátricas.



El 50- 60% del peso corporal es agua. El 25-30% del peso corporal es grasa, eso quiere decir que del peso seco, la grasa es el componente más importante y supone un 70-75% del peso seco. En el sistema nervioso este porcentaje es de alrededor del 60% del peso total y del 90% del peso seco.
-La grasa se encuentra en el tejido adiposo (lo blanco de la carne), que tiene una función de rerserva energética, de sostén y es un tejido con funciones endocrinas muy importantes.
-Pero además, la grasa es el componete fundamental de todas las membranas celulares y de las de los orgánulos (bicapa de fosfolípidos). En el cuerpo hay unos 35 billones de células, la piel, la mucosa intestinal y los hematíes se regeneran contínuamente. Así que, imaginaos la cantidad de grasa que necesitamos diariamente
En el sistema nervioso, la grasa es el componente principal, ya que además de la propia de las células, contiene la mielina, que está compuesta por esfingolípidos, y rodea los nervios, para protegerlos y mejorar la transmisión nerviosa. La alteración de la capa de mielina produce enfermedades desmielinizantes, como la ELA o la esclerosis múltiple. Sin grasa, el cerebro no funciona correctamente. También te han dicho que el cerebro necesita glucosa, pero eso es falso, puede utilizar cuerpos cetónicos (fruto del metabolismo de las grasas) como fuente de energía mucho más eficiente que la glucosa.
A partir del colesterol se sintetizan las hormonas esteroideas (cortisol, aldosterona y hormonas sexuales), imprescindibles para la vida..
El hígado puede sintetizar glucosa a partir de grasas y proteínas, pero no puede sintetizar ácidos grasos ni aminoácidos esenciales.
Los ácidos grasos esenciales se encuentran en proporción adecuada y con máxima biodisponibilidad en las grasas de origen animal. Las grasas vegetales contienen elevada proporción de ácido omega 6, proinflamatorio, y además, son poco biodisponibles.
La grasa es imprescindible para la vida.